Emorroidi – Dr.Tessera
Sulle emorroidi sono stati scritti numerosi trattati e organizzati ancor più numerosi congressi: è difficile sintetizzare lo scibile umano su questo argomento, anche perché trattasi di patologia molto diffusa. Rimando pertanto ai trattati per una consultazione più approfondita e cerco di fare qui una utile sintesi dell’argomento.
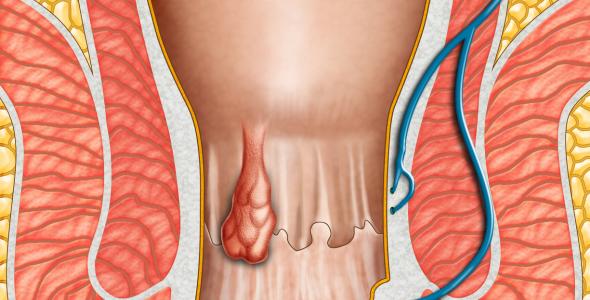
Le emorroidi sono strutture anatomiche vascolari normalmente presenti nel canale anale fin dalla nascita; esse diventano patologiche quando cominciano a dare sintomi: si parla allora di “malattia emorroidaria”.
SINTOMI:
I sintomi principali e più frequenti delle emorroidi sono: sanguinamento, dolore, sensazione di pesantezza e gonfiore durante e dopo la defecazione oppure senso di tensione continua a livello anale, prolasso, produzione eccessiva di muco, irritazioni cutanee, prurito anale. Gli stessi sintomi possono indicare altre malattie (neoplasie, disturbi metabolici, patologie infiammatorie intestinali, disturbi della coagulazione).
Quindi la diagnosi di emorroidi deve essere sempre confermata dal medico. Alla malattia emorroidaria possono essere associate alcune complicanze specifiche come la trombosi emorroidaria (comparsa di nodulo duro e generalmente dolente sul margine anale o nel canale anale stesso), l’ascesso perianale (gonfiore duro e assai dolente al margine anale, con febbre), l’anemia (da sanguinamento cronico), l’ostruita defecazione o l’incontinenza.
Esistono poi una serie di fattori scatenanti quali: la gravidanza, la ridotta attività fisica, l’eccesso di peso, una alimentazione povera di scorie, l’abuso di lassativi e la pratica di alcuni sport (ciclismo, equitazione, motociclismo).
DIAGNOSI:
Lo specialista coloproctologo raccoglie un’accurata anamnesi, esegue la visita addominale e proctologica accompagnata da anoscopia, e può alfine fare una diagnosi corretta, escludendo, eventualmente con altri esami, altre patologie che possono dare sintomi e segni simili alle emorroidi.
TERAPIA:
Il trattamento medico parte da una corretta alimentazione, mirata ad evitare cibi irritanti (bevande alcoliche, insaccati, cibi piccanti o speziati) e a regolarizzare l’alvo (cibi ricchi di fibre, bere almeno 1 litro e ½ di acqua al giorno), da una corretta igiene (in particolare prima, durante e dopo l’atto defecatorio), dalla pratica di una costante attività fisica (evitando se è il caso di andare in bicicletta, in moto e a cavallo) e dall’evitare l’utilizzo di vestiti troppo attillati e di tipo sintetico.
Il trattamento farmacologico e fitoterapico aiuta nel ridurre spesso efficacemente i sintomi ma non guariscono la malattia delle emorroidi.
Esistono trattamenti chirurgici ambulatoriali, uno per tutti la legatura elastica: attraverso l’anoscopio viene catturata e legata con un piccolo anello elastico alla sua base la vena emorroidaria, che poi si staccherà spontaneamente nel giro di una decina di giorni, lasciando una piccola cicatrice. E’ un trattamento indolore, per cui non si richiede l’utilizzo di alcuna anestesia, riservato però alle emorroidi in stadi iniziali.
Altri trattamenti similari sono la crioterapia e gli infrarossi. I trattamenti chirurgici più radicali richiedono l’utilizzo di anestesia, locale o
spinale o generale. In breve riporto quelli più diffusi, ognuno ha i suo pro e i suoi contro. Personalmente li eseguo tutti, scegliendo il più adatto in base al tipo di emorroidi che presenta ogni singolo paziente:
– La dearterializzazione emorroidaria guidata dall’ecodoppler (THD, Hal-doppler) ha l’intento di legare le 5-6 arterie emorroidarie che portano il sangue poi alle vene emorroidarie stesse. Si associa spesso la legatura del prolasso. Non c’è asportazione di tessuto. Richiede un’anestesia anche solo loco-regionale e generalmente ha un decorso poco doloroso. Altro trattamento similare è eseguito mediante l’utilizzo di sonda laser (Help).
– La emorroidectomia classica (sec. Milligan-Morgan) è il metodo più conosciuto e diffuso, consiste nell’asportare chirurgicamente le vene emorroidarie, con l’utilizzo di bisturi, elettrobisturi, laser, bisturi ad ultrasuoni o a radiofrequenza, a seconda delle preferenze del chirurgo. L’esito comunque porta a ferite che richiedono qualche settimana di cicatrizzazione con i relativi disturbi (secrezione, modico sanguinamento, bruciore locale).
– La prolassectomia, con l’utilizzo di un particolare strumento (stapler) che introdotto nel canale anale taglia, asporta e cuce contemporaneamente, permette l’asportazione del prolasso mucoso che facilita la fuoriuscita delle emorroidi, e crea così un “lifting” anale, riportando le vene emorroidarie nella giusta sede. Questa tecnica, presente dal 1995, è stata inventata da un chirurgo italiano (Antonio Longo), ed è stata via via perfezionata dal progresso della tecnologia. Ha il vantaggio di non presentare ferite esterne, con quindi minor presenza di dolore e sanguinamento. In tutti i casi è possibile associare altri interventi collaterali, come ad esempio una
sfinterotomia interna in casi di compresenza di ragade anale, o l’asportazione di marische anali (pieghe cutanee ridondanti), qualora presenti e spesso confuse per emorroidi dai pazienti stessi. Non si utilizza più in nessun caso il famigerato tampone rettale infilato nell’ano, ma solo una morbida spugnetta che viene espulsa spontaneamente dal paziente alla prima defecazione.
Dott. Gaetano Tessera Medico Chirurgo Specialista in Colonproctologia – Proctologia
Approfondisci gli argomenti grazie alla VIDEO RUBRICA del Dott. Tessera
LA SALUTE È UN BENE PREZIOSO A CUI NESSUNO DEVE RINUNCIARE
Le informazioni sopra riportate non sostituiscono il parere del Medico.